Síndrome de ovario poliquístico (SOP): así es la alteración endocrina más frecuente entre las mujeres

VIDA SALUDABLE

Entre sus síntomas se encuentran las alteraciones en los ciclos menstruales, aparición excesiva de vello, acné y problemas de fertilidad
22 ene 2023 . Actualizado a las 17:10 h.El síndrome de ovario poliquístico (SOP) se ha hecho muy popular en redes sociales en los últimos años. Mujeres que lo sufren y que narran sus propias experiencias, o que aconsejan a otras con posibles vías para abordar los síntomas. Incluso profesionales, que siendo conscientes de la preocupación existente, divulgan clínicamente sobre el síndrome en estas mismas plataformas. No es algo que deba extrañarnos teniendo en cuenta que se trata de la patología endocrino-ginecológica más frecuente de las mujeres en edad reproductiva, con una incidencia del 6 al 10%, según apuntan desde la Sociedad Española de Ginecología y Obstetricia (SEGO). Si bien hay que recalcar que es muy heterogéneo en cuanto a presentación, evolución en el tiempo y consecuencias para las mujeres que lo sufren tanto a largo como a corto plazo.
Se trata de un trastorno hormonal y metabólico en el que es habitual una resistencia a la insulina y una cantidad excesiva de andrógenos (hormona predominantemente masculina), dando lugar a alteraciones en la ovulación. Ya sea con la ausencia de la misma o produciéndose esporádicamente, por lo que los ciclos menstruales suelen ser irregulares.Todo esto, acompañado de diferentes signos y síntomas que acaban configurando el síndrome.
¿Es lo mismo que tener ovarios poliquísticos?
Su nombre puede llevar a confusión, pero no son lo mismo. «Ver en ecografía un ovario poliquístico significa que está un poco aumentado de tamaño de lo habitual, con un volumen más grande, y se suelen ver múltiples folículos pequeños, de 2 a 9 milímetros de diámetro. Se les llama erróneamente quistes, pero realmente son folículos», aclara Carol Strate (@alumbramujer), ginecóloga en A Coruña. La doctora recalca que este aspecto ecográfico de un ovario poliquístico no implica que se de todo el otro conjunto de alteraciones hormonales y metabólicas que puede haber en el síndrome: «Es una diferencia que a veces es difícil de entender y que mucha gente lo confunde. Hay un porcentaje de mujeres que tienen los ovarios de esa manera, sobre todo cuanto más joven es, pero no el síndrome».
¿Qué síntomas se pueden presentar en el SOP?
Las mujeres que lo sufren pueden presentar diferentes síntomas. Uno de los más característicos, además de los ya comentados ovarios poliquísticos en ecografía, son las alteraciones en los ciclos menstruales. Es decir, mujeres que tienen ciclos muy largos (de 35 días o más) o que incluso no llegan a tener la menstruación en muchos meses.
Además, el exceso de andrógenos, más conocido como hiperandrogenismo, puede llevar consigo la aparición de vello en zonas del cuerpo en las que no suele estar (hirsutismo) como en el mentón, alrededor de la areola de las mamas o la línea media del abdomen. También es habitual el acné, seborrea y una caída del pelo en la parte superior de la cabeza que suele ser más habitual en los hombres.

¿Cómo se realiza su diagnóstico?
El diagnóstico del SOP ha sido un tema controvertido y sujeto a constantes modificaciones porque es difícil establecer qué pruebas diagnosticas son las más adecuadas y cuál debería ser la jerarquía de las mismas. «Realmente es un conjunto de síntomas y dentro de ellos son tres los criterios que se tienden a usar hoy en día para diagnosticar: que se vea ecográficamente ovarios de aspecto poliquístico, alteraciones menstruales habituales con tendencia a tener menos reglas al año por falta de ovulación, e hiperandrogenismo», asegura Strate.
Criterios actuales para diagnosticar el síndrome de ovario políquistico:
- Signos clínicos y/o analíticos de hiperandrogenismo (acné, hirsutismo, caída del pelo de la parte de adelante de la cabeza y/o andrógenos aumentados en sangre).
- Ovarios poliquísticos en ecografía
- Alteraciones en el ciclo menstrual con presencia de oligoovulación o anovulación, es decir, pocos ciclos en los que se produce ovulación o que no se ovula.
Se requiere que se cumplan mínimo dos de estos criterios. «Probablemente a los largo de los años se mejore este diagnóstico, porque esta definición de síndrome de ovario poliquístico cojea un poco», considera Strate.
No obstante, aunque estos síntomas son los que se tienen en cuenta, el síndrome engloba muchos más. Uno de los aspectos más importantes es la resistencia a la insulina, «que no entra dentro de un criterio diagnóstico pero tiene repercusiones a nivel cardiovascular y metabólico, así como alteraciones tiroideas».
Por eso, para llegar a un diagnóstico adecuado se debe tener en cuenta la historia clínica completa de la paciente, hacer una exploración física, un análisis de sangre en el que se analizan determinadas hormonas y una ecografía vaginal para el estudio de la morfología del ovario.
No existe un solo tipo de SOP
«Existen distintos fenotipos, es decir, mujeres que manifiestan el síndrome de una manera o de otra. Hay pacientes en las que predomina la falta de menstruaciones, con pocas reglas al año, o ciclos muy largos, de más de 35 días, en los que no se suele ovular, generalmente. En otras mujeres predomina más el acné, el exceso de vello facial. En otras, un conjunto de todo», cuenta Strate.
En el SOP es común encontrar valores de la hormona LH aumentados: «La hormona luteinizante (LH) y la foliculoestimulante (FSH) son clave para desencadenar todo el ciclo menstrual. La FSH estimula el crecimiento de los folículos y la LH hace que ese folículo que tiene un óvulo dentro madure, se rompa y ocurra la ovulación. Pero en muchas mujeres con SOP hay una alteración en esa secreción desde el cerebro de LH y entonces, hay un aumento basal de la misma. Eso hace que no suela ocurrir de forma correcta el pico de LH que tiene que ser necesario para que madure el folículo y se ovule».
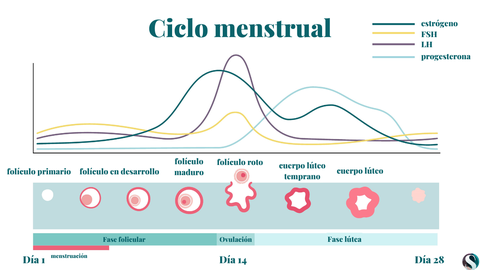
«También puede haber una tendencia en algunas mujeres al sobrepeso, y eso empeora la resistencia a la insulina. E incluso pueden presentarse consecuencias en la salud mental, porque una mujer que no controla ese acné, que tiene una estética con la que ella no está a gusto y no lo consigue controlar... muchas pueden padecer problemas de autoestima, ansiedad e incluso depresión».
Por su parte, Joaquín Puerma Ruiz (@drpuerma), médico especialista en endocrinología y nutrición, apunta que «hay un síndrome de ovario poliquístico por cada paciente». De esta forma, «no todos presentan la misma clínica. Podríamos hablar de un síndrome de ovario poliquístico asociado metabólicamente, uno de origen inflamatorio o por estrés, u otro de causa o de origen suprarrenal».
El endocrino explica que «la típica imagen que podemos ver en los libros de medicina de una mujer, con algo de exceso de peso y de vello, sería el tipo más relacionado con el que también existe resistencia a la insulina. Es el más frecuente y al que, tanto a médicos como pacientes, se nos viene a la cabeza cuando hablamos de SOP». No obstante, eso no quita que puedan existir otras presentaciones que no son tan evidentes a primera vista: «Mujeres que no tienen problemas con su peso, que a primeras no las diagnosticarías con un síndrome de ovario poliquístico, pero que a través de una analítica y por clínica, se acaba viendo que se trata de SOP. Son pacientes que suelen tener síntomas asociados a estrés e inflamación».

Problemas de fertilidad
Sufrir síndrome del ovario poliquístico no siempre conlleva a un problema de fertilidad, pero sí que puede darse. «En las mujeres en los que hay esa tendencia a ciclos muy largos, en los que la mayoría de ciclos no se ovula, claro, puede ser más difícil llegar a ese embarazo de forma natural. Y eso también genera mucho estrés y ansiedad. Es un síndrome que puede tener muchos efectos colaterales, por así decirlo».
Según apuntan desde la SEGO, el 70 % de las mujeres con SOP presentan trastornos de ovulación. Aunque algunos casos cursan con amenorrea de larga duración, en la mayoría existe oligomenorrea, es decir, menos de 6-8 menstruaciones anuales. La consecuencia clínica de este hecho es la subfertilidad o esterilidad, que en muchas ocasiones supone el principal motivo de consulta médica.
¿Cómo se puede tratar el síndrome del ovario poliquístico?
Actualmente no existe un tratamiento contra el síndrome del ovario poliquístico porque no se sabe exactamente la causa que lo produce. «Se considera que esta es multifactorial porque hay muchos genes implicados y cada vez se le da más importancia a la epigenética, es decir, el entorno y ambiente en el que se desarrolla la persona, desde el embarazo. Aquí hablaríamos de hábitos, tipo de alimentación y estilo de vida. Todo esto va a hacer que esos genes se manifiesten más o menos y que el síndrome de ovario poliquístico se manifieste de una forma u otra», apunta la ginecóloga.
De esta forma, Strate precisa que «no hay un tratamiento que cure o haga desaparecer el síndrome del ovario poliquístico, por lo que el abordaje también puede ser diverso. Se puede optar por tratar el tema desde la raíz y como consecuencia mejorar síntomas, aunque de forma generalmente más lenta, o si se prefiere, optar por uno más rápido que alivie los síntomas pronto».
Cuando hablamos de tratamientos rápidos, estos suelen ser farmacológicos. «Ya puede ser un método hormonal, un fármaco antiandrogénico o un medicamento que mejore la resistencia a la insulina, como la metformina. Cuando hablamos de efectos rápidos nos solemos referir a un fármaco o un tratamiento químico, digamos. El tema es que esos fármacos van dirigidos a los síntomas, no a la raíz del problema en cuestión, y sin olvidar que, como cualquier medicamento, trae beneficios pero también puede tener efectos secundarios», señala la ginecóloga. «Por ejemplo un anticonceptivo hormonal lo que va a hacer es que veas un sangrado cíclico, muy regular o controlado, pero va a ser a costa de que se están tomando por fuera estrógenos y progesterona. Tu cuerpo interpreta que con esas hormonas ya está, no las tiene que producir, y todo el eje hormonal que va de la hipófisis al ovario (que es el que produce los estrógenos), se va a frenar. Se va a poner como en stand by y no va a estar trabajando para ovular ni producir los estrógenos porque ya se los estamos dando», explica Strate.
A este inconveniente, la doctora contrapone ventajas: «Uno de los riesgos de tener ciclos muy largos y anovolutarios es que el ovario está produciendo estrógenos que están en nuestro cuerpo actuando, y entre esos efectos que tiene el estrógeno está el de estimular el endometrio (tejido que reviste la cavidad del útero). En un ciclo normal, está bien que esto ocurra porque se prepara para recibir un embrazo, pero es necesario que esté también contrarrestado por la progesterona. Esta actuaría un poco haciendo un equilibrio con esos estrógenos a nivel endometrial. Si eso no ocurre, a largo plazo, existe un riesgo algo aumentando de padecer cáncer de endometrio o de que aparezcan pólipos y miomas. Porque hay un hiperestrogenismo que no está siendo contrarrestado por progesterona. Si no conseguimos solucionarlo o mejorarlo, aumenta ese riesgo».
Así, el abordaje del SOP siempre debe ser individualizado, teniendo en cuenta características, preocupaciones, prioridades y objetivos de la mujer. De hecho, el tratamiento farmacológico no es necesario siempre. Puede que para algunas mujeres sea la mejor opción y para otras no. «Lo que yo siempre insisto y donde hago más hincapié es que, se elija la vía que se elija, estilo de vida y hábitos siempre tienen que acompañar. Es la base de cualquier enfoque de tratamiento de un SOP», recalca Strate.
El manejo dietético del SOP
Uno de las posibles consecuencias de padecer el síndrome del ovario poliquístico es el aumento de peso. Por eso, «para el SOP de forma clásica lo que se recomienda es la reducción del mismo, en torno a un 10 o a un 15 %, que es complicado. En el síndrome de ovario poliquístico, sobre todo en el de origen metabólico, la pérdida de peso se dificulta aún más, pero es lo que hay que hacer», empieza explicando Puerma.
¿Cómo conseguirlo? «Para el manejo dietético del SOP lo que es importante es saber qué lo puede causar», apunta. «Hay muchos tipos de SOP que no tienen relación exactamente con el metabolismo, pero en gran parte de los casos existe resistencia a la insulina. Por eso, el abordaje dietético tendrá mucha relación con los hidratos de carbono, para intentar reducir al máximo la secreción de insulina. Uno de los alimentos recomendados para incorporar a la dieta son los carbohidratos integrales. Es decir, aquellos que tienen un bajo índice glucémico como son los cereales integrales y alimentos con fibra», asegura.
Otros que también sería interesante incluir según el doctor serían frutas, verduras y legumbres: «La proteína también viene bien porque si se consumen aisladas no suelen elevar los niveles de insulina. Y luego las grasas saludables como las Omega 3, son esenciales porque ayudan a mejorar la sensibilidad a la insulina y a mejorar la inflamación que puedan tener este tipo de síndrome de ovario poliquístico», amplía el endocrinólogo.
En cuanto a los alimentos que se deben limitar o eliminar de la dieta nos encontraríamos con los ultraprocesados, alimentos muy refinados o que sean azúcares muy simples: «Se deben suprimir porque provocan mayor secreción de insulina y van a empeorar el cuadro de síndrome de ovarios poliquísticos».
Tres pilares para el manejo dietético del síndrome del ovario poliquístico:
- Incluir alimentos con bajo índice glucémico como cereales integrales y alimentos con fibra.
- Ingerir proteína, grasas saludables, fruta y verdura.
- Reducir alimentos ultraprocesados, refinados o azúcares muy simples.
El endocrinólogo apunta que, en los últimos años, han ido saliendo al mercado diferentes tipos de suplementación que pueden ayudar a aquellas mujeres que sufren SOP acompañado de resistencia a la insulina: «El inositol es un producto que ayuda a mejorar la sensibilidad a la insulina y que ayuda a que mejoren los niveles de insulina en el cuerpo haciendo que las hormonas sexuales femeninas y masculinas funcionen de una manera más correcta. También se puede mejorar el acné o la caída del cabello. Pero la suplementación con inositol en grandes cantidades debe estar siempre controlada por un médico nutricionista o endocrino».
El componente Myo-Inositol es uno de los más utilizados en el abordaje del síndrome de ovario poliquístico. El consumo de este tiene múltiples beneficios para las mujeres que lo sufren, ya que favorece la ovulación, mejora el hirsutismo, la sensibilidad a la insulina, incrementa la progesterona e induce a la pérdida de peso. Sin embargo, su consumo siempre debe de ser revisado por un profesional cualificado.
Otros suplementos que podrían ayudar en el abordaje del SOP valorando una analítica serían el Omega 3 y la vitamina D.
